当院の院長 大槻は、公益社団法人日本口腔外科学会の認定医です。
口腔外科専門の研鑽を積んできた経験をもとに、インプラント埋入をはじめとする外科処置を、安全かつ精度高く行うことを大切にしています。
インプラント
インプラントが歯の喪失に
対する有効な選択肢となる理由
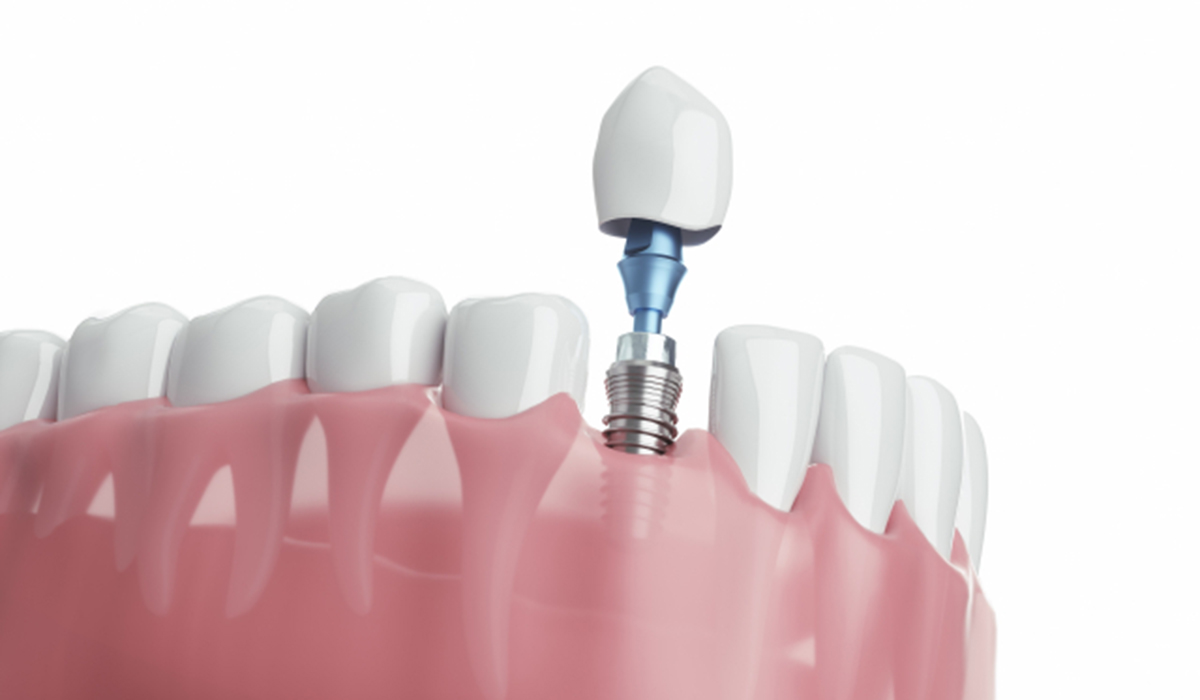
インプラントとは
インプラントとは、顎の骨(顎骨)にチタン製の人工歯根(インプラント体)を埋め込み、その上に人工の歯冠(クラウン)を装着することで、失った歯の形と機能を回復させる治療法です。
チタンは生体親和性(体内の組織と化学的に反応しにくい性質)が高い金属で、骨の細胞がチタンの表面に直接結合する「オッセオインテグレーション」と呼ばれる現象が起こります。これによってインプラント体は顎骨に強固に固定され、天然歯の歯根に近い役割を果たします。
口腔外科認定医による安心の
インプラント治療

「歯を失った方に、噛む喜びを取り戻してほしい」——インプラントは外科手術を伴う治療です。
だからこそ、 口腔外科の専門知識をもつ医師が担当することで、 術中の安全管理から術後の経過まで、一貫して質の高いケアをご提供できます。
インプラント治療をお考えの方は、まずはお気軽にご相談ください。
インプラントが顎骨の維持に貢献する
仕組み
歯を失った部位では、それまで歯根から顎骨に伝わっていた咬合圧(噛む力)の刺激がなくなります。
骨は刺激を受け続けることで密度が維持されますが、刺激が失われると骨を作る細胞(骨芽細胞)の活動が低下し、骨が徐々に吸収されていきます。 これが「骨吸収(こつきゅうしゅう)」です。
入れ歯やブリッジは歯茎や隣の歯の上に固定される構造のため、顎骨への直接的な刺激が伝わりにくく、骨吸収が進行しやすい傾向があります。
一方、インプラントは骨に直接固定されているため、噛む力を骨に伝えることができ、骨吸収を抑える効果が期待できます。
歯を失った後の治療法
歯を失った後の治療法には、大きく分けて「入れ歯(義歯)」「ブリッジ」「インプラント」の3つがあります。
それぞれに特徴があり、どれが適切かは患者様の状態やご希望によって異なりますが、インプラントが持つ固有の利点を正しく理解することが、選択の出発点になります。
入れ歯・ブリッジとの比較
※横スクロールでご覧ください。
| インプラント | ブリッジ | 入れ歯 | |
|---|---|---|---|
| 外科手術 | 必要 | 不要 | 不要 |
| 隣の歯への影響 | なし | 削る必要あり | クラスプで支える (部分入れ歯) |
| 顎骨への刺激 | 伝わる | 伝わりにくい | 伝わりにくい |
| 保険適用 | 原則なし | 条件によりあり | あり |
| セルフケア | 通常の歯磨きに準ずる | 通常の歯磨きに準ずる | 取り外して洗浄 |
ブリッジの特徴
ブリッジは手術不要という大きな利点がありますが、支柱として使う隣の健康な歯を削る必要があります。削った歯は将来的に虫歯や破折のリスクが上がるため、長期的には隣の歯の寿命に影響を与える可能性があります。
入れ歯の特徴
入れ歯は費用を抑えやすく保険適用の選択肢もありますが、装着の安定感が顎骨の形状変化とともに低下しやすく、特に総入れ歯では食事や会話に不安を感じる方もいます。
インプラントの特徴
インプラントはこれらと比較して、自然な噛み心地・審美性・骨の維持という点で優れていますが、外科手術を伴うこと・費用が高いこと・治療期間が長いことが主なデメリットとして挙げられます。患者様の全身状態・骨の量・ご予算・生活スタイルを踏まえた上で、総合的に最適な治療法を検討することが重要です。
インプラント治療の適応と
注意すべき条件
インプラント治療は多くの方に有効な選択肢ですが、すべての方が治療を受けられるわけではありません。
事前の精密検査と問診によって、個々の患者様に対する適応を慎重に確認することが必要です。
治療を受けやすい条件
- 顎骨の骨量・骨質が十分にある
- 口腔内の衛生状態が良好、または治療によって改善できる
- 全身的な基礎疾患がコントロールされている状態にある
- 定期的なメンテナンスへの継続的な通院が可能で
ある
慎重な対応が必要な、または適応外となる可能性のある条件
以下に該当する場合は、インプラント治療が難しいと判断されることがあります。ただし、状態によっては治療前に対処することで適応となる場合もあるため、まずはご相談ください。
-
骨量の不足
インプラント体を安定して埋め込めるだけの骨の幅・高さが不足している場合。「骨造成(こつぞうせい)」と呼ばれる骨を増やす処置を行うことで対応できる場合があります。
-
未コントロールの糖尿病
血糖値が高い状態が続くと、傷の治癒が遅れたり感染リスクが高まったりするため、血糖コントロールが安定していることが前提条件になります。
-
重度の歯周病が未治療の状態
口腔内の細菌が多い状態でインプラントを埋め込むと、インプラント周囲炎(後述)のリスクが高まります。先に歯周病治療を完了させることが必要です。
-
喫煙
タバコに含まれるニコチンが血管を収縮させ、インプラント周囲の血流を低下させます。骨とインプラント体の結合(オッセオインテグレーション)が起こりにくくなり、失敗リスクが高まることが報告されています。
-
骨粗しょう症治療薬(ビスホスホネート製剤)の服用
この薬剤は顎骨壊死(がくこつえし)と呼ばれる副作用と関連することがあり、服用中の方は担当医と歯科医師の間で情報共有が必要です。
-
成長期(20歳未満)
顎骨の成長が完了していない段階でのインプラント埋入は、骨の成長に伴ってインプラントの位置がずれる可能性があるため、基本的には成人後に行います。
インプラント治療の流れ
初診から最終装着までの各ステップ

-
精密検査・カウンセリング
レントゲン撮影(パノラマX線)およびCT(コンピュータ断層撮影)によって、顎骨の幅・高さ・骨質、神経や血管の位置を三次元的に確認します。
CTによる立体的な把握は、インプラントを安全に埋め込む角度・位置・深さを計画する上で不可欠な情報です。この段階で治療計画・費用・治療期間について丁寧にご説明し、患者様のご同意のもとで治療を進めます。
-
埋入手術(1回法または2回法)
局所麻酔下で歯茎を切開し、専用のドリルで顎骨に穴を形成してインプラント体を埋め込みます。手術中は麻酔が効いているため、痛みはほとんど感じません。
手術法には「1回法」と「2回法」があります。
1回法
インプラント体の埋入と同時に、歯茎の上に出る土台部分(ヒーリングキャップ)も装着する方法です。手術が1回で済むため体への負担が比較的少なく、治療期間も短くなります。顎骨の骨量が十分な方に適応されます。
2回法
まずインプラント体だけを埋め込み、歯茎を縫合して完全に覆った状態で骨との結合(オッセオインテグレーション)を待ちます。
結合が確認できた後、2回目の手術でヒーリングキャップを装着します。骨とインプラントが結合する環境を外部から守ることができるため、骨造成を行った方など、さまざまな状態に対応できます。 -
治癒期間(オッセオインテグレーションの
待機)インプラント体と顎骨が生物学的に結合するまでの期間です。一般的に上顎で約4〜6ヶ月、下顎で約2〜3ヶ月が目安とされています(個人差があります)。この間は仮歯を装着して生活していただきます。
-
アバットメントの装着と型取り
骨との結合が確認できたら、インプラント体の上に「アバットメント」と呼ばれる支台(人工歯とインプラント体をつなぐ部品)を取り付けます。その後、最終的な人工歯(クラウン)を製作するための型取りを行います。
-
人工歯(クラウン)の装着
歯科技工士が製作した人工歯をアバットメントに固定し、噛み合わせや見た目を最終確認します。問題がなければ治療完了となります。
-
定期的なメンテナンス
治療終了後も、3〜6ヶ月に1度の定期検診が必要です。インプラントそのものは人工物のため虫歯にはなりませんが、周囲の歯茎や骨は自然の組織であり、細菌による炎症(インプラント周囲炎)が起こる可能性があります。
インプラント周囲炎は天然歯の歯周病と同様のメカニズムで進行し、放置すると顎骨が吸収されてインプラントが脱落する原因になるため、定期的な専門的クリーニングと検査が欠かせません。
費用と医療費控除
インプラントの経済的な負担を
正しく理解する

インプラント治療は、原則として保険適用外(自費診療)となります。費用は埋入本数・使用するインプラントのシステム・上部構造(人工歯)の材質などによって異なりますが、一般的に1本あたり数十万円程度が目安となることが多く、複数本の場合はさらに大きな費用になります。
医療費控除が適用される可能性がある
インプラント治療は、医療費控除の対象となる医療費に含まれます。 医療費控除とは、1年間(1月1日〜12月31日)に支払った医療費の合計が10万円(または総所得金額等の5%)を超えた場合に、確定申告によって所得税の一部が還付される制度です。
インプラントのように高額な歯科治療は控除額が大きくなる可能性があり、実質的な自己負担を軽減する手段の一つになります。確定申告の際には、歯科医院が発行する領収書が必要になりますので、大切に保管しておいてください。
デンタルローンによる分割払い
当院ではデンタルローンのご利用が可能です。
デンタルローンとは、信販会社などを通じて治療費を分割払いにする仕組みで、月々の支払い額を患者様のご予算に合わせて設定できます。費用面でのご不安がある場合は、カウンセリングの段階でご遠慮なくご相談ください。
よくある質問
Q.インプラント手術は痛いですか?
術後の痛みはどのくらい続きますか?
手術中は局所麻酔を使用するため、痛みを感じることはほとんどありません。麻酔が切れた後に一時的な痛みや腫れが生じる場合がありますが、処方する鎮痛薬によって対処できます。
痛みのピークは手術翌日〜2日目ごろで、多くの場合は1週間程度で落ち着いてきます。ただし、手術の侵襲の程度や個人差によって回復の速さは異なります。気になる症状が続く場合は、遠慮なくご連絡ください。
Q.インプラントの寿命はどのくらいですか?
インプラント体そのものは、適切なメンテナンスが継続できれば10年以上、場合によっては数十年にわたって機能することが報告されています。
ただし、上部の人工歯(クラウン)は咬合力によって摩耗するため、素材にもよりますが10〜15年程度で交換が必要になる場合があります。喫煙・不十分な口腔ケア・定期メンテナンスの不継続は、インプラント周囲炎のリスクを高め、寿命を短くする主な要因です。
Q.骨が少ないと言われましたが、インプラントはできませんか?
骨量が不足している場合でも、「骨造成(こつぞうせい)」と呼ばれる骨を増やす処置を組み合わせることで、インプラント治療が可能になるケースがあります。
代表的な骨造成法には、GBR法(骨誘導再生法)やソケットリフト・サイナスリフト(上顎の骨が薄い場合に行う処置)などがあります。骨造成を行う場合、通常よりも治療期間が長くなりますが、適応の可否はCT検査による詳細な評価が必要ですので、まずはご相談ください。
Q.インプラントと天然歯の見た目の違いは分かりますか?
インプラント上部の人工歯は、セラミック素材などを使用して製作するため、色・形・透明感において天然歯に近い仕上がりが期待できます。正面から見て義歯と気づかれることはほとんどありません。
ただし、審美性の程度は使用する材料や歯茎の形状によって異なります。治療計画の段階で、ご希望の見た目についてご相談いただけます。
Q.インプラントにしてから、食事や日常生活で制限はありますか?
治療完了後(オッセオインテグレーション確立・最終クラウン装着後)は、基本的に天然歯とほぼ同様の食事が可能です。ただし、極端に硬いものを噛み砕く行為は、人工歯(クラウン)の破損につながる可能性があります。
セルフケアは通常の歯磨きに準じますが、インプラントと歯茎の境目は特に丁寧に磨くことが重要です。また、喫煙はインプラント周囲炎のリスクを高めるため、禁煙または本数の削減が強く推奨されます。